当院のリハビリテーション体制について
生活に戻るための一歩を、
根拠あるリハビリテーションで
当院のリハビリテーションは、患者さんやご家族の思いを大切にしながら、今の状態を丁寧に評価し、その方に合った支援を組み立てています。歩くこと、手を使うこと、言葉で伝えること、食べること、家に帰ってからの生活まで見すえ、医師、看護師、理学療法士、作業療法士、言語聴覚士、管理栄養士、医療ソーシャルワーカーなどが連携して支えます。
当院のリハビリテーション 3つの特長
生活を見すえた支援
できるようになりたいことを出発点に、退院後の暮らしまで考えます。
科学的根拠にもとづく練習
病気やけがの種類、体力、気持ちの変化に合わせて科学的根拠に基づくリハビリテーションを実施します。
チームで支える体制
いろいろな職種が情報を共有し、同じ目標に向かって関わります。
- 科学的根拠のある方法を選びながら、その方の状態に合わせて進めます。
- ロボット機器や電気刺激を使う場合も、「使うこと」自体が目的ではなく、生活のしやすさにつなげるために行います。
- ご本人だけでなく、ご家族への説明や退院後の生活相談も大切にしています。
脳卒中リハビリテーションへの取り組み
脳卒中後の回復には、単なる練習量だけでなく、何を目標に練習するかが重要です。当院では、上肢、歩行、言語、高次脳機能、嚥下、生活再建までを総合的に評価し、その方に合った練習を組み立てます。
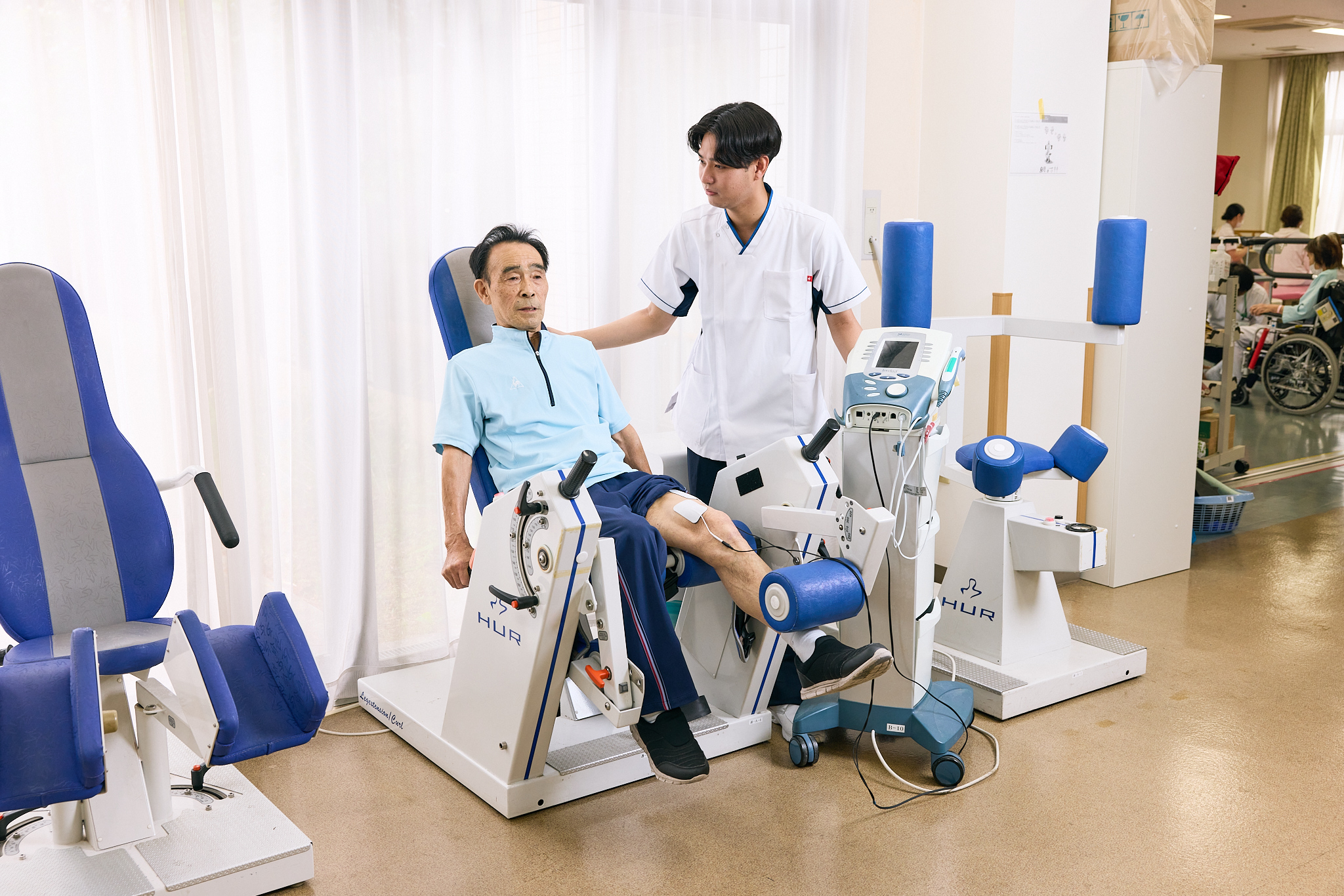
手の機能の支援
手や腕の回復では、生活で使う場面を意識した反復練習を大切にしています。必要に応じてロボット機器や電気刺激なども活用し、訓練量を確保しながら、食事、服の着替え、身だしなみ、家事などの実際の生活動作につなげます

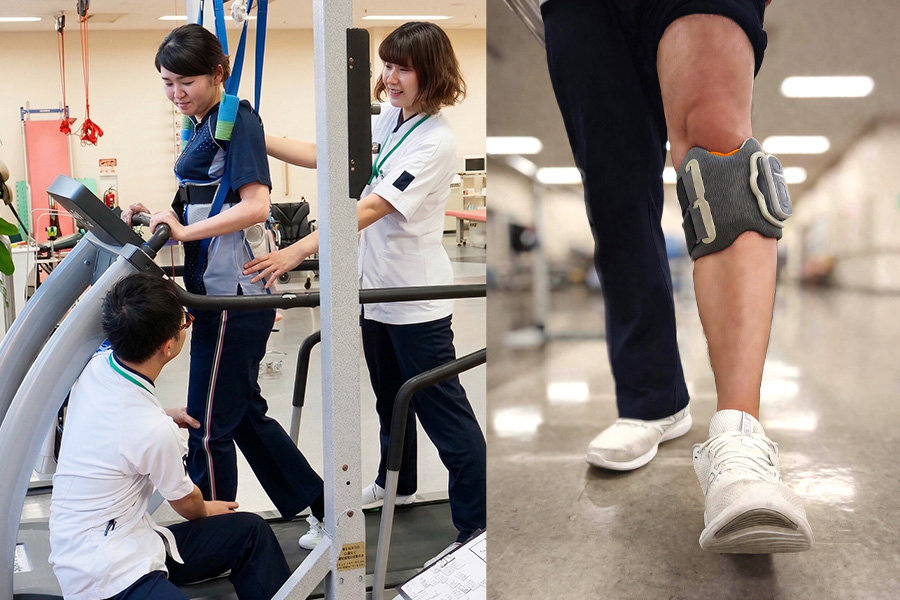
歩行の支援
歩行は「歩く練習」を中心に、安全性を確認しながら反復量を積み上げます。体重を免荷させて歩くトレッドミル練習や歩行時に電気刺激を実施する機能的電気刺激の活用は、歩行練習を支える手段として位置づけ、最終的には生活場面での移動につなげます。
失語症・高次脳機能障害への支援
言葉が出にくい、注意が続かない、物事を段取りよく進めにくいといった課題に対して、評価に基づく練習と環境調整を組み合わせます。ご本人だけでなく、ご家族への説明や関わり方の支援も行います。脳の障害においては、その損傷部位によって、記憶や集中力が低下したり、麻痺側の空間を認識できなくなる(半側空間無視)といった症状が出ます。特別なコンピューターを用いた評価や専門的な練習を行います。

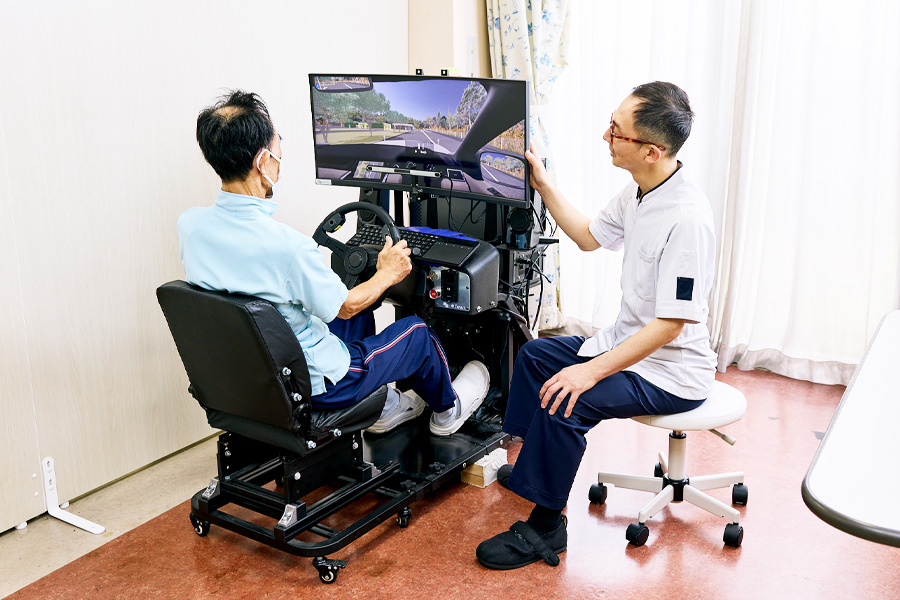
自動車運転再開支援
運転再開は、身体機能だけでなく、視覚や認知機能、安全な判断力まで含めて検討する必要があります。当院では、詳細な神経心理学的な検査と高性能なドライブシュミレーターを用いた評価や練習、相談を通じて、運転再開や代替手段の選択を支援します。
骨折後リハビリテーションへの取り組み
骨折のあとは、筋力や体力の低下だけでなく、痛み、食欲低下、転ぶことへの不安などが回復を妨げることがあります。当院では、運動だけにかたよらず、食事や生活環境も含めて支えます。
動くためのリハビリテーション
起きる、立つ、歩く、階段を上るといった日常生活の基本動作を、安全に、段階的に取り戻していきます。
栄養を含めた回復支援
低栄養状態や食欲低下は、筋力低下や合併症の増悪の一因になります。当院では、各病棟に専属の管理栄養士を備え、患者さんお一人お一人の栄養状態を詳細に確認し、食事や摂取状況を整えながら回復しやすい体づくりを支援しています。
退院後を見据えた支援
家屋状況や介護力、再転倒予防も含めて、退院後の生活を具体的にイメージしながら準備します。実際にご自宅に訪問させていただき、自宅で転倒しないような環境づくりをお手伝いいたします。
認知症リハビリテーションへの取り組み
認知症の方への支援では、「できないこと」だけを見るのではなく、その方らしく過ごせる時間をどう増やすかを大切にします。無理のない集団活動や、安心できる関わり方を通して、日々の安定につなげます。 落ち着かない、怒りっぽいなどの行動にも、理由を考えながら対応します。
集団リハビリテーション
人と一緒に体を動かす、考える、役割を持つといった活動は、生活リズムや意欲、心身の活性化につながります。無理のない集団プログラムを通じて、安心して参加できる時間をつくります。ご本人の生活歴や大切にしてきたことを尊重した関わりを大事にします。

パーソンセンタードケア
症状だけを見るのではなく、その方の価値観や生活歴、得意なことを理解したうえで関わります。統一したチーム対応により、落ち着いて過ごせる環境づくりを目指します。
嚥下リハビリテーションへの取り組み
「安全に食べること」と「食べる楽しみを支えること」の両立を目指し、評価と練習を行います。
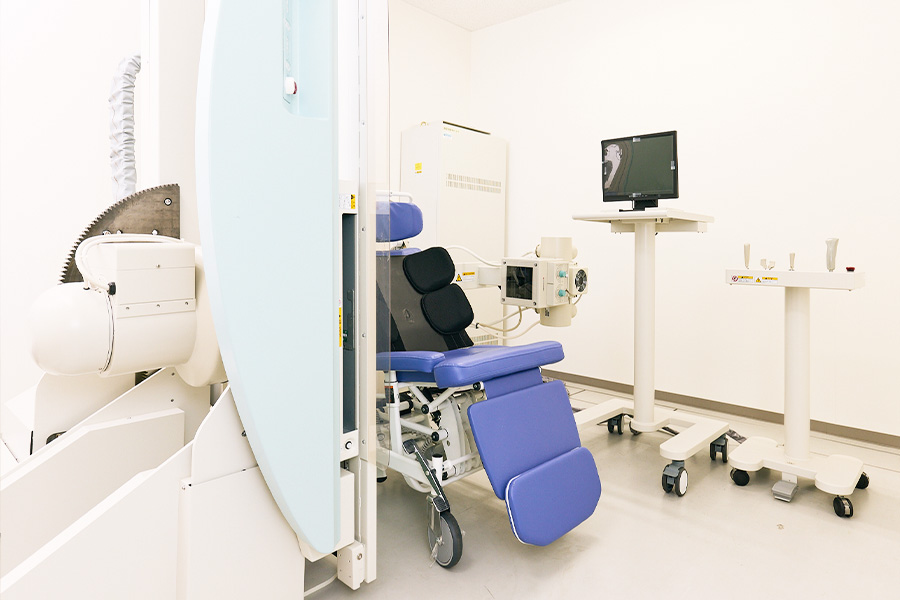
嚥下造影(VF)評価
嚥下造影検査などで、飲み込みの状態を見える形で確認します。
食べ方、姿勢、食事形態の調整を行い、安心して口から食べることを支えます。
オーダーメイドな練習と電気刺激療法
標準的な嚥下訓練を基本に、必要な方には電気刺激療法を組み合わせることがあります。評価に基づき、安全性と適応を確認したうえで実施します。
パーキンソン病リハビリテーションへの取り組み
パーキンソン病では、歩行、姿勢、すくみ足、日常生活動作、発声や嚥下など、様々な面で困りごとが生じます。当院では、症状と生活課題を整理し、チームで支援します。
手がかりを活用した歩行支援
動き出しにくさやすくみ足に対して、音や視覚的な合図を使い、一歩を出しやすくする練習を行います。合う方法は人によって異なるため、場面に合わせて調整します。

集中的チームリハビリテーション
運動だけでなく、生活の組み立て、セルフマネジメント、ご家族への支援まで含めて、多職種で支援します。
入院から退院までの流れ

01
評価
体の状態だけでなく、生活の困りごとやご本人の希望を確認します。

02
目標づくり
いつまでに、何ができるようになりたいかを一緒に整理します。

03
練習と見直し
状態の変化を見ながら、内容や強さを調整していきます。

04
退院支援
ご家族説明、家屋調整、外来・通所・地域資源との連携まで行います。
よくあるご質問
脳卒中、骨折、神経の病気、飲み込みの障害、認知症などにより、体や生活に困りごとがある方が対象です。詳しくは主治医や地域連携室を通じてご相談ください。
状態や制度に応じて計画を立てます。体調を見ながら、無理のない範囲で、必要な練習量を確保できるよう調整します。すべての部門(理学療法/作業療法/言語療法)で100%毎日リハビリがあるわけではなく、スタッフの勤務状況により変動がありますが、毎日どれか1部門は必ずリハビリがあります。
ご本人への声かけや介助の仕方、自宅での注意点などを一緒に確認します。退院前の説明や相談の時間も大切にしています。またご希望によりご家族と一緒に現在や退院後のお悩みを相談・解決するためのカンファレンスを複数回実施しています。
退院後も必要に応じて、外来、通所リハビリテーション、訪問リハビリテーション、地域のサービスなどにつながるよう支援します。

もっと知りたいと感じてくださった方へ
「リハビリを始めたいけれど、何ができるのかわからない」「家に帰ってからの生活が不安」という方も少なくありません。
当院では、今の状態を丁寧に確認しながら、その方に合った支援を一緒に考えます。まずはお気軽にご相談ください。

